
สถานการณ์โรคเอดส์ไทยปี 2561 กรมควบคุมโรคประเมินมีผู้ติดเชื้อเอชไอวี (HIV) รายใหม่ 17 คนต่อวัน ตั้งความหวังกับ ‘PrEP’ หรือ ‘การป้องกันเอชไอวีก่อนสัมผัสเชื้อ’ ยากินป้องกันในช่วงที่มีพฤติกรรมเสี่ยง หากมีการขยายบริการเต็มรูปแบบ ร่วมกับการดำเนินการเรื่องตรวจเร็ว-รักษาเร็วในทุกกลุ่มประชากร ไทยจะยุติปัญหาเอดส์ได้ทันกำหนดโลกในปี 2573 ที่มาภาพประกอบ: The Mirror
ปี 2561 ไทยมีผู้ติดเชื้อ HIV เฉลี่ยวันละ 17 คน
กรมควบคุมโรคใช้แบบจำลองทางคณิตศาสตร์ Spectrum-AEM คาดว่าในปี 2561 ประเทศไทยมีผู้ติดเชื้อเอชไอวี (HIV) รายใหม่ประมาณ 6,400 คน เฉลี่ยวันละ 17 คน ผู้เสียชีวิตเนื่องมาจากเอดส์ 18,000 คน เฉลี่ยวันละ 49 คน และมีผู้ติดเชื้อที่มีชีวิตอยู่ประมาณ 480,000 คน ซึ่งข้อมูลจากสำนักงานหลักประกันสุขภาพแห่งชาติในปี 2561 พบว่า ผู้ติดเชื้อที่มีชีวิตอยู่ได้รับการวินิจฉัย หรือรู้สถานะว่าตนเองติดเชื้อแล้ว 451,384 คน ดังนั้นคาดว่ามีผู้ติดเชื้อเอชไอวี อีกประมาณ 28,000 คน ที่ยังไม่รู้สถานะการติดเชื้อ และยังไม่ได้รับการรักษา ที่สำคัญคือสามารถส่งถ่ายเชื้อไปสู่ผู้อื่นได้โดยไม่รู้ตัว [1] ส่วนสำนักอนามัย กรุงเทพมหานคร ระบุว่าสถานการณ์ของโรคที่เป็นปัญหาสำคัญของกรุงเทพฯ ได้แก่ เอดส์ วัณโรค โรคติดต่อทางเพศสัมพันธ์ และยาเสพติด ทั้งนี้ ผู้ติดเชื้อเอชไอวี ปี 2561 คาดว่ามีจำนวน 77,716 คน ผู้ติดเชื้อเอชไอวีรายใหม่ จำนวน 2,078 คน การติดเชื้อเฉลี่ยวันละประมาณ 6 คน และกว่าร้อยละ 70 ติดเชื้อจากการมีเพศสัมพันธ์โดยไม่ได้ป้องกันโดยเฉพาะกลุ่มเยาวชน ส่วนโรคติดต่อทางเพศสัมพันธ์อื่นก็เพิ่มสูงขึ้นโดยเฉพาะโรคซิฟิลิสพบว่าในปี 2557 มีอัตราป่วย 4.4 ต่อแสนประชากร เพิ่มเป็น 23.8 ต่อแสนประชากรในปี 2561 พบมากที่สุดในกลุ่มเยาวชน อายุ 15-24 ปี [2] [3]
รายงานสุขภาพปี 2562 ชี้สถานการณ์ HIV/เอดส์ ดีขึ้น แต่ยังมีปัญหาถูกเลือกปฏิบัติ
ข้อมูลจาก รายงานสุขภาพคนไทย 2562 ระบุว่าสถานการณ์เอชไอวีและโรคเอดส์ในไทยดีขึ้น เช่นเดียวกับการเข้าถึงการรักษาด้วยยาต้านไวรัส แต่ปัญหาทัศนคติและการเลือกปฏิบัติต่อผู้ติดเชื้อยังมีแนวโน้มสูงสำหรับผู้ป่วยวัณโรค การเร่งรัดค้นหาและส่งเสริมให้เข้าถึงการรักษาที่ได้มาตรฐานและต่อเนื่อง เพื่อป้องกันการแพร่กระจายเชื้อและดื้อยายังเป็นภารกิจสำคัญของไทย

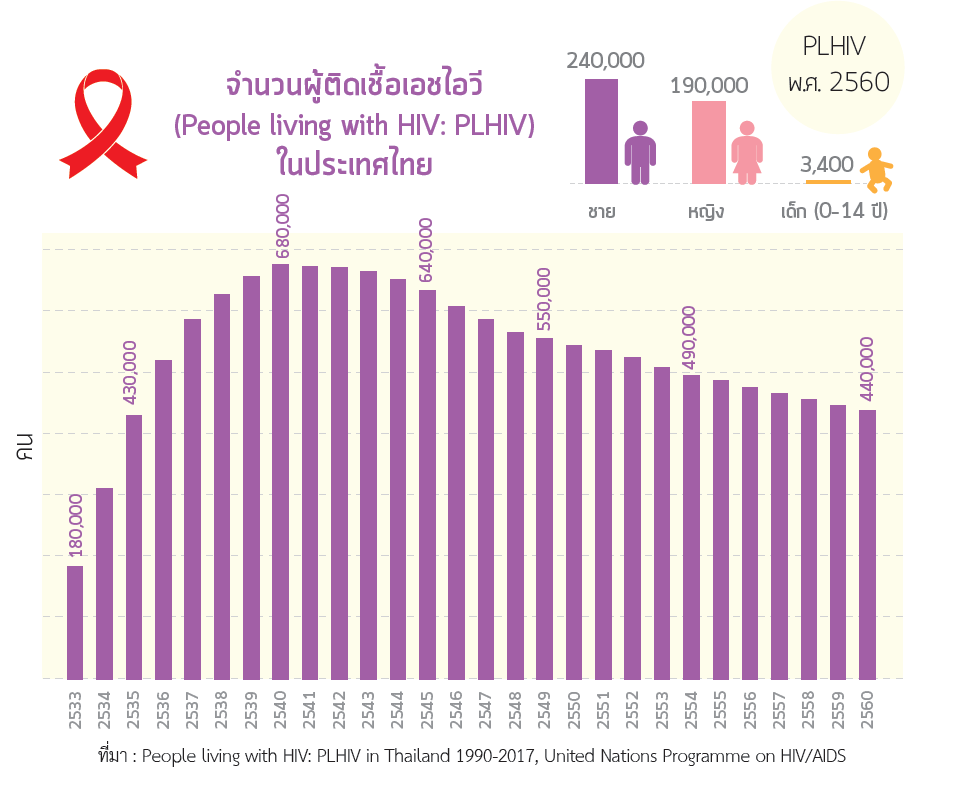
ผู้ติดเชื้อเอชไอวีสะสมในไทยเคยมีจำนวนสูงสุดถึง 6.8 แสนคนเมื่อประมาณ 20 ปีที่แล้ว ผลจากการดำเนินงานอย่างเข้มข้นของประเทศ ในการป้องกันการติดเชื้อ สนับสนุนการดูแลและส่งเสริมการเข้าถึงยาต้านไวรัส ทำให้ปัจจุบัน จำนวนผู้ติดเชื้อสะสมลดลงอยู่ที่ 4.4 แสนคน โดยที่ประมาณ 3 ใน 4 ได้รับบริการการรักษาด้วยยาต้านไวรัส ผู้ติดเชื้อรายใหม่คาดว่ามีประมาณ 5,000 คนต่อปี ซึ่งคาดว่าจะยังคงลดลงต่อเนื่อง อย่างไรก็ตามความเสี่ยงต่อการติดเชื้อในกลุ่มประชากรหลัก (key populations) ยังต้องเฝ้าระวัง เช่นเดียวกับปัญหาการเลือกปฏิบัติต่อผู้ติดเชื้อและผู้ป่วยเอดส์ จากการสำรวจด้วย 6 ตัวชี้วัดของโครงการเอดส์แห่งสหประชาชาติ (UNAIDS) เกินครึ่งของคนไทยยังมีทัศนคติที่อาจนำไปสู่การเลือกปฏิบัติ [4]
ไทยมีผู้ติดเชื้อกว่า 1 ล้านคนในรอบ 35 ปี ประมาณ 6 แสนคนเสียชีวิตไปแล้ว
เมื่อช่วงเดือน ก.ค. 2562 ราชวิทยาลัยอายุรแพทย์แห่งประเทศไทยร่วมกับสมาคมโรคเอดส์ฯ และหน่วยงานที่เกี่ยวข้อง ได้แถลงข่าวเปิดเผยความก้าวหน้าการรักษาเอชไอวีในปัจจุบัน ศ.นพ.สมชาย เอี่ยมอ่อง ประธานราชวิทยาลัยอายุรแพทย์แห่งประเทศไทยระบุว่า ปัจจุบันมีสัญญาณที่ดีที่การแพร่ระบาดของผู้ป่วยโรคเอดส์โดยรวมทั่วประเทศลดลง ราชวิทยาลัยอายุรแพทย์ฯ จึงร่วมกับสมาคมโรคเอดส์แห่งประเทศไทย กรมควบคุมโรค คณะแพทยศาสตร์ ศิริราชพยาบาล และศูนย์ วิจัยโรคเอดส์ สภากาชาดไทย ออกมาเปิดเผยถึง 'ความก้าวหน้าการรักษาเอชไอวี ในปัจจุบัน' ในประเด็นสถานการณ์เอดส์และความก้าวหน้าการรักษา มาตรฐานการดูแลรักษาผู้ป่วยเอชไอวี รวมถึงมาตรฐานและความก้าวหน้าด้านการป้องกันการติดเชื้อเอชไอวีจากแม่สู่ลูกในประเทศไทย
รศ.นพ.วินัย รัตนสุวรรณ นายกสมาคมโรคเอดส์แห่งประเทศไทย กล่าวถึงสถานการณ์เอดส์และความก้าวหน้าการรักษาว่า ทั่วโลกมีผู้ติดเชื้อเอชไอวีนับตั้งแต่มีการระบาด 38 ปี ล่าสุดจำนวน 77.3 ล้านคน และ 35.4 ล้านคนเสียชีวิตนับตั้งแต่มีการระบาด และมีจำนวน 36.9 ล้านคน ติดเชื้อเอชไอวีที่ยังมีชีวิตในปี 2560 และมีผู้ผู้ป่วยติดเชื้อเอชไอวีใหม่ในปี 2560 อีกจำนวน 1.8 ล้านคน สำหรับในประเทศไทย มีผู้ติดเชื้อมากกว่า 1 ล้านคนในเวลา 35 ปี และมีผู้ติดเชื้อประมาณ 6 แสนคนเสียชีวิต นับตั้งแต่มีการระบาดและผู้ติดเชื้อประมาณ 6 แสนคนติดเชื้อเอชไอวีที่ยังมีชีวิตในปี 2560 (ประมาณ 2% ของทั้งโลก) และมีผู้ติดเชื้อใหม่ประมาณ 6,000 คน เฉลี่ยวันละ 17 คน (ประมาณ 0.3 % ของทั้งโลก)
ทั้งนี้ พัฒนาการการรักษาเอชไอวีเริ่มตั้งแต่ปี 2524-2538 ไม่มียาต้านไวรัสที่ได้ผล ทำได้เพียงรักษาโรคติดเชื้อแทรกซ้อน ผู้ติดเชื้ออายุสั้น ต่อมาปี 2538 จนถึงปัจจุบัน มียาต้านไวรัสที่ได้ผล ผู้ป่วยกลับมามีภูมิต้านทานปกติ แข็งแรงทำงานได้ปกติ สำหรับการพยากรณ์โรคผู้ติดเชื้อเอชไอวีก่อนยุคยาต้านไวรัสเอชไอวี ผู้ป่วยที่เริ่มมีโรคติดเชื้อแทรกซ้อน สภาพไม่ต่างกับมะเร็งระยะสุดท้าย แต่ตั้งแต่ปี 2538 เป็นต้นมา ผู้ติดเชื้อเอชไอวีมีชีวิตยืนยาวได้ใกล้เคียงคนปกติ หากได้รับการวินิจฉัย การรักษาอย่างถูกต้อง และผู้ป่วยปฏิบัติตัวดี รับประทานยายาครบถ้วน ตรงเวลา และไม่ไปรับเชื้อใหม่
ไทยลดการติดเชื้อจากแม่สู่ลูก น้อยกว่า 2% เป็นที่ 2 ในโลก เป้าหมายถัดไปลดให้เหลือ 1% ในปี 2563
ศ.พญ.กุลกัญญา โชคไพบูลย์กิจ แพทย์ผู้เชี่ยวชาญ คณะแพทยศาสตร์ ศิริราชพยาบาล กล่าวว่า ในวันที่ 8 มิ.ย.2559 ประเทศไทยได้รับการรับรองจากองค์การอนามัยโลก ที่สามารถบรรลุเป้าหมายในการกำจัดการติดเชื้อเอชไอวีในทารกคือเหลือการติดเชื้อจากแม่สู่ลูกน้อยกว่า 2% ได้ นับเป็นประเทศที่ 2 ในโลก และเป้าหมายถัดไปคือลดให้เหลือ 1% ในปี 2563 ดังนั้นการป้องกันการติดเชื้อจากแม่สู่ลูกนั้นจะต้องทำ 4 เรื่องหลัก คือ 1.การป้องกันไม่ให้ผู้หญิงเชื้อ ซึ่งต้องใช้วิธีการหลายๆ รูปแบบ ที่สำคัญคือต้องพยายามวินิจฉัยผู้ที่ติดเชื้อให้พบ และให้การรักษาเร็วที่สุด เพื่อไม่ให้ไปแพร่เชื้อกับคู่ของตน และรักเดียวใจเดียวไม่มีคู่นอนหลายคน 2.การป้องกันไม่ให้หญิงติดเชื้อตั้งครรภ์โดยไม่วางแผนล่วงหน้า ส่งเสริมตรวจการติดเชื้อทั้งสามีและภรรยาก่อนตั้งครรภ์ หากพบว่าติดเชื้อเอชไอวีสามารถมีบุตรได้โดยอย่างปลอดภัย โดยมีการวางแผนการตั้งครรภ์อย่างเหมาะสม หากพบว่าสามีติดเชื้อฝ่ายเดียวแต่ฝ่ายหญิงไม่ติดเชื้อ ก็สามารถวางแผนตั้งครรภ์ได้อย่างปลอดภัยจากการติดเชื้อ
3.การป้องกันการติดเชื้อจากแม่สู่ลูก จะต้องมีการตรวจเอชไอวีในหญิงตั้งครรภ์ทุกคนโดยเร็วที่สุด หากพบว่าหญิงตั้งครรภ์ติดเชื้อเอชไอวี จะต้องรีบให้ยาต้านไวรัสโดยเร็วที่สุดเพื่อไม่ให้แพร่เชื้อไปสู่ทารกในครรภ์ และจะต้องกินยาให้สม่ำเสมอระหว่างตั้งครรภ์ เพราะการติดเชื้อสู่ทารกนั้น เกิดได้ตั้งแต่ช่วงตั้งครรภ์ โดยเฉพาะช่วงท้องแก่และระหว่างคลอด ในระหว่างคลอด แพทย์จะมีการให้ยาเพิ่มและให้ยาป้องกันในทารกหลังคลอดด้วย นอกจากนี้จะต้องให้ทารกงดนมแม่อย่างเด็ดขาด เพราะการติดเชื้อจะผ่านทางน้ำนมได้ หากปฏิบัติได้ครบถ้วน ทารกจะมีโอกาสติดเชื้อน้อยกว่า 1% เมื่อเทียบกับไม่ให้การป้องกันใด ๆ เลย ทารกจะมีโอกาสติดเชื้อสูงถึง 25% ถ้าไม่ได้ให้ยาต้านไวรัสในระหว่างตั้งครรภ์เลย หรือกรณีไม่มาฝากท้องเลย จะมีการตรวจเอชไอวีแบบด่วนในห้องคลอด และถ้าผลเลือดบวกจะให้ยาในระหว่างคลอดไปก่อน ซึ่งอาจได้ผลไม่ดีเท่าการให้ตั้งแต่ช่วงตั้งครรภ์ ที่สำคัญคือ จะต้องพาสามีมาตรวจเลือด เพื่อจะได้รักษาถ้าพบว่าติดเชื้อ จะได้ไม่แพร่เชื้อต่อ โดยเฉพาะกรณีที่หญิงตั้งครรภ์ยังไม่ติดเชื้อด้วยแต่สามีติดฝ่ายเดียว และหญิงตั้งครรภ์จะได้ป้องกันการติดเชื้อด้วยการกินยาเพร็พ (PrEP) และการตรวจเลือดสามียังจะได้ตรวจคัดกรองโรคต่าง ๆ ที่ถ่ายทอดจากพ่อแม่สู่ลูกด้วย เช่น ตับอักเสบบี ซิฟิลิส ธาลัสซีเมีย และ 4.การดูแลแม่และครอบครัวหลังคลอด แม่ควรที่จะได้รับการติดตามการรักษาอย่างต่อเนื่องเพื่อให้สุขภาพดี และจะต้องมีการตรวจติดตามทารกและสามีด้วย รวมทั้งมีการวางแผนครอบครัวอย่างเหมาะสม
อย่างไรก็ตาม ปัญหาในขณะนี้คือแม่ไม่มาฝากครรภ์แต่เนิ่นๆ ไม่พาสามีมาตรวจ ทำให้ไม่ทราบว่ามีความเสี่ยงที่จะติดเชื้ออยู่ ดังนั้นสิ่งที่ต้องเน้นย้ำคือการหลีกเลี่ยงการตั้งครรภ์ในขณะที่ไม่พร้อม หรือไม่ได้วางแผนการมาฝากท้องเร็ว การพาคู่มาตรวจขณะไปฝากครรภ์ด้วย หากพบว่าติดเชื้อไม่ต้องตกใจ ให้รีบกินยาอย่างสม่ำเสมอ และนำทารกมาตรวจติดตามหลังคลอด พร้อมกับกินยารักษาตนเองและสามีอย่างต่อเนื่องหลังคลอด และวางแผนครอบครัวอย่างเหมาะสม หากทำทุกอย่างได้อย่างครบถ้วนสมบูรณ์ ทารกก็จะปลอดภัยไม่ติดเชื้อ และครอบครัวก็จะแข็งแรงมีความสุข
ผลที่ตามมาของการรักษาเอชไอวีก่อนที่ภูมิคุ้มกันต่อเอชไอวีจะพัฒนาอย่างสมบูรณ์ คือ การตรวจแอนติเจน/แอนติบอดีของเอชไอวีตามวิธีปกติแล้วผลยังคงเป็นลบ หรือ ไม่สามารถสรุปผลได้ และการทดสอบเดียวเท่านั้นที่จะใช้ตรวจสอบ คือการตรวจสอบไวรัสโหลด (viral load) ซึ่งจะให้ผลเป็นบวกอย่างชัดเจนในช่วงที่ติดเชื้อในระยะเฉียบพลัน เมื่อบุคคลที่มีผลการตรวจเป็นบวกพร้อมกับได้เริ่มยาต้านไวรัสเอชไอวีเร็วในระยะติดเชื้อเฉียบพลัน อาจทำให้เกิดการลดระดับของระบบภูมิคุ้มกันต่อเชื้อเอชไอวี และทำให้การตรวจแอนติเจน/แอนติบอดีที่เป็นผลบวกนั้นอาจจะกลายเป็นผลลบได้อีก ยาต้านไวรัสเอชไอวีจะทำให้ปริมาณไวรัสลดลงจนไม่สามารถวัดได้ในเลือด [5]
หวังขยายบริการ 'PrEP' เต็มรูปแบบ ไทยจะยุติปัญหาเอดส์ทันกำหนดโลกปี 2573
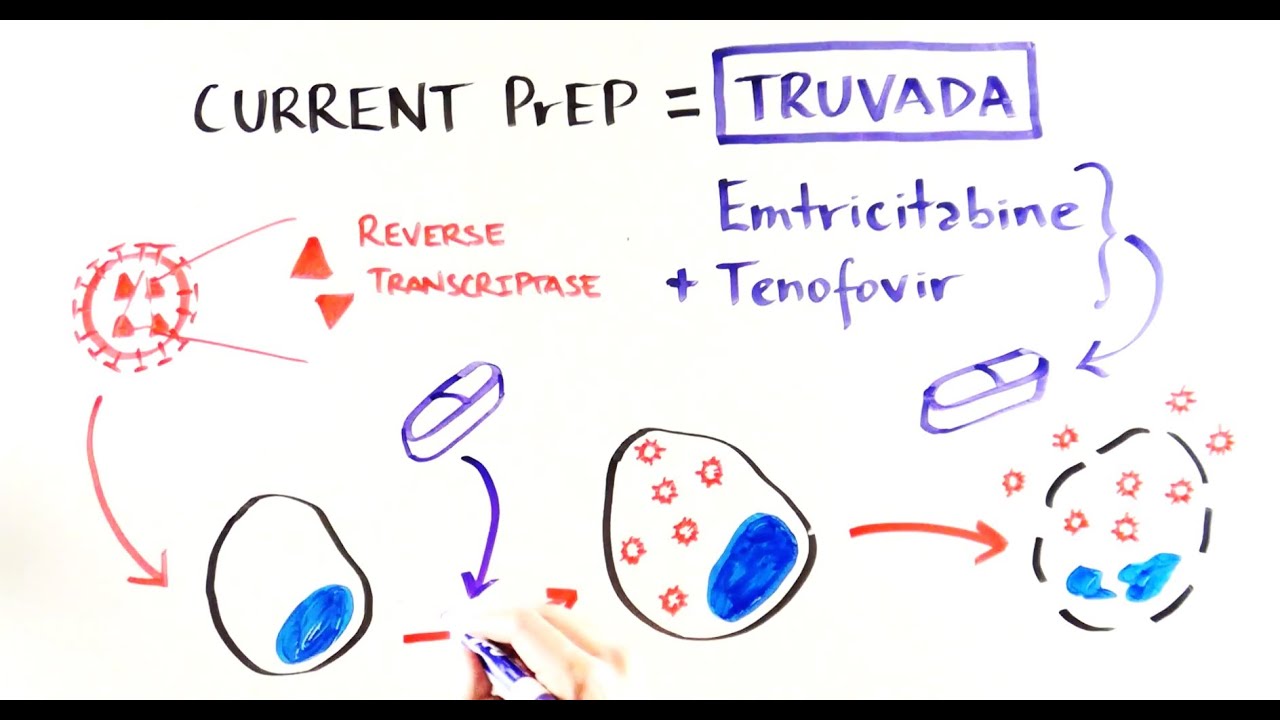
‘เพร็พ’ (PrEP หรือ Pre-exposure prophylaxis) คือการป้องกันเอชไอวีก่อนสัมผัสเชื้อ เป็นยาต้านไวรัส 2 ตัวร่วมกันคือ ‘ทีโนโฟเวียร์’ (Tenofovir) กับ ‘เอ็มทริซิตาบีน’ (Emtricitabine) เมื่อให้ผู้ที่เสี่ยงต่อการติดเชื้อกินล่วงหน้า ยาจะไปสะสมอยู่ในเนื้อเยื่อที่เป็นทางเข้าของเชื้อเอชไอวี เมื่อเชื้อเข้ามาจะถูกทำลายจึงไม่ติดเชื้อ | ที่มาภาพประกอบ: YourekaScience
ข้อมูลจากศูนย์วิจัยโรคเอดส์ สภากาชาดไทย ระบุว่า ‘เพร็พ’ (PrEP หรือ Pre-exposure prophylaxis) แปลตรงตัวคือ การป้องกันเอชไอวีก่อนสัมผัสเชื้อ เป็นยาต้านไวรัส 2 ตัวร่วมกันคือ ‘ทีโนโฟเวียร์’ (Tenofovir) กับ ‘เอ็มทริซิตาบีน’ (Emtricitabine) เมื่อให้ผู้ที่เสี่ยงต่อการติดเชื้อกินล่วงหน้า ยาจะไปสะสมอยู่ในเนื้อเยื่อที่เป็นทางเข้าของเชื้อเอชไอวี เมื่อเชื้อเข้ามาจะถูกทำลายจึงไม่ติดเชื้อ ผลการศึกษาวิจัยพบว่า เพร็พได้ผลในการป้องกันการติดเชื้อที่เกิดจากเพศสัมพันธ์ ไม่ว่าจะเป็นชายกับชาย หรือหญิงกับชาย ได้เกือบร้อยเปอร์เซ็นต์ โดยกินวันละเม็ดทุกวันในช่วงที่มีพฤติกรรมเสี่ยง แต่สำหรับชายที่มีเพศสัมพันธ์กับชาย สามารถกินเมื่อจะมีพฤติกรรมเสี่ยงก็ได้ โดยกิน 2 เม็ดทีเดียว 2-24 ชั่วโมงก่อนจะไปเสี่ยง ตามด้วยวันละ 1 เม็ดต่อเนื่องจนครบ 2 วันหลังพฤติกรรมเสี่ยงครั้งสุดท้าย
เพร็พ จึงเป็นตัวเลือกหนึ่งในการป้องกัน ซึ่งอาจทดแทนหรือเสริมกับตัวเลือกอื่น ๆ ในการป้องกันการติดเชื้อ เช่น ไม่สามารถใช้ถุงยางอนามัยได้ทุกครั้ง โดยหลักการ การตรวจเร็ว-รักษาเร็ว น่าจะยุติการแพร่ระบาดของเอดส์ได้ ถ้าตรวจเจอเริ่มการรักษาด้วยยาต้านไวรัสทันที หลังกินยาเพียง 6 เดือน ปริมาณเชื้อในเลือดลดลงจนถึงระดับที่ตรวจไม่เจอ หรือ ‘Undetectable’ โดยการพัฒนาการให้บริการเพร็พในประเทศไทย ล่าสุดเมื่อเดือน ม.ค.2559 เริ่มโครงการ "เพร็พพระองค์โสมฯ หรือ Princess PrEP " เฉลิมพระเกียรติในโอกาสพระชันษาครบ 5 รอบ โดยใช้เงินกองทุนที่แปลงมาจากกองทุนลดการติดเอดส์จากแม่สู่ลูกที่พระราชทานไว้เดิมในการซื้อยาเพร็พแจกฟรีให้ชายที่มีเพศสัมพันธ์กับชาย และสาวประเภทสองที่มารับบริการกับองค์กรชุมชน ผลการดำเนินงานตั้งแต่ต้นจนถึงเดือน มิ.ย.2562 มีคนไทยได้รับเพร็พ 7,260 คน กว่าร้อยละ 55 ของคนไทยที่ได้รับเพร็พทั้งหมด ได้เพร็พฟรีจาก โครงการฯ ผ่านองค์กรชุมชน 3,990 คน
ซึ่งความสำเร็จจากโครงการนี้ได้นำไปสู่การที่สำนักงานหลักประกันสุขภาพแห่งชาติ (สปสช.) บรรจุเพร็พเข้าชุดสิทธิประโยชน์ของคนไทยทุกคน ทุกสิทธิ เป็นประเทศแรกในเอเชียตั้งแต่วันที่ 1 ม.ค. 2563 ใน 21 จังหวัด 52 โรงพยาบาล และ 7 องค์กรชุมชนมีโควตาผู้จะได้รับบริการ 2,000 คน กล่าวคือเป็นการขยายผู้ได้รับประโยชน์ โดยสิ่งที่จะต้องดำเนินต่อไปคือ การประชาสัมพันธ์ให้ประชาชนกลุ่มหลักรู้จักประเมินความเสี่ยงของตัวเองได้อย่างถูกต้องและประชาชนทั่วไป ควรเข้าใจว่าเพร็พเป็นวิธีหนึ่งของการดูแลสุขภาพ ทำนองเดียวกับผลิตภัณฑ์สุขภาพอื่นๆ คนที่ใช้น่าจะได้รับการยกย่องจากสังคม แทนที่จะไปตีตราหรือดูถูก ในระยะแรกที่งบประมาณยังมีจำกัด กลุ่มประชากรหลักที่เร่งรัดการให้บริการ เช่น กลุ่มชายที่มีเพศสัมพันธ์กับชายและสาวประเภทสอง ลำดับต่อมากลุ่มผู้ใช้ยาเสพติดโดยการฉีด กลุ่มหญิงบริการ คู่นอนของผู้ติดเชื้อที่มีผลเลือดต่าง ผู้ต้องขังที่มีพฤติกรรมเสี่ยงขณะอยู่ในเรือนจำ
นอกจากนี้ ทุกฝ่ายในที่ประชุมตั้งความหวังว่าถ้าประเทศไทยมีการขยายบริการเพร็พอย่างเต็มรูปแบบ ร่วมกับการดำเนิน การเรื่องตรวจเร็ว รักษาเร็วในทุกกลุ่มประชากร ไม่มีใครถูกทิ้งไว้ข้างหลัง ประเทศไทยจะยุติปัญหาเอดส์ได้ทันกำหนดโลกในปี พ.ศ. 2573 (ค.ศ. 2030) [6]
เริ่มสิทธิยา 'PrEP' ป้องกัน HIV 1 ม.ค. 2563 นี้ ในกลุ่มเสี่ยงสูง 2 พันราย 51 หน่วยบริการ
และเมื่อช่วงปลายเดือน ต.ค. 2562 ที่ผ่านมา นพ.รัฐพล เตรียมวิชานนท์ ผู้ช่วยเลขาธิการสำนักงานหลักประกันสุขภาพแห่งชาติ (สปสช.) กล่าวบรรยายหัวข้อ ‘นโยบายและสิทธิประโยชน์ทางการจัดบริการยาป้องกันการสัมผัสเชื้อเอชไอวี’ ในงานสัมมนาติดตามความคืบหน้าของการให้บริการเพร็พ (PrEP) ในประเทศไทยเพื่อเทิดพระเกียรติ พระเจ้าวรวงศ์เธอ พระองค์เจ้าโสมสวลี กรมหมื่นสุทธนารีนาถ เนื่องในโอกาสที่ได้ทรงรับการถวายตำแหน่ง UNAIDS Goodwill Ambassador for HIV Prevention for Asia-Pacific เมื่อวันที่ 28 ต.ค. 2562 ที่ผ่านมา ว่าที่ประชุมบอร์ด สปสช. มีมติเมื่อวันที่ 5 มิ.ย. 2562 เห็นชอบปรับปรุงรายการสิทธิประโยชน์การป้องกันการติดเชื้อก่อนสัมผัส (Pre-Exposure Prophylaxis หรือ PrEP) ซึ่งเบื้องต้นให้นำร่องในกลุ่มเสี่ยงสูงที่จะติดเชื้อเอชไอวีจำนวน 2,000 ราย โดย สปสช.ตั้งใจว่าวันที่ 1 ม.ค. 2563 ที่จะถึงนี้ หน่วยบริการที่ลงทะเบียนน่าจะพร้อมให้บริการได้
นพ.รัฐพล กล่าวว่าการเพิ่มสิทธิประโยชน์นี้ คณะกรรมการ สปสช.มีข้อห่วงใยและต้องการให้เป็นความยั่งยืนของระบบ โดย 1.ให้นำร่องแค่ 2,000 ราย และมีเงื่อนไขว่าต้องมีการวิจัยประเมินผลเพื่อติดตามปัจจัยความสำเร็จของผู้ติดเชื้อรายใหม่และการมีส่วนร่วมของเป้าหมาย 2.ต้องทำเรื่องการรณรงค์พฤติกรรมและมีการสนับสนุนให้ใช้ถุงยางอนามัยอย่างกว้างขวาง เพราะยังมีข้อห่วงใยว่าจะทำให้การใช้ถุงยางอนามัยมีปัญหาหรือไม่ พฤติกรรมของกลุ่มเป้าหมายจะมีความเสี่ยงสูงขึ้นกว่าเดิมหรือไม่ เช่น มีเพร็พแล้วความรู้สึกของผู้รับบริการอาจรู้สึกว่าทำอะไรก็ได้ เพราะมียาป้องกันแล้ว และ 3.ต้องมีการรณรงค์สร้างความเข้าใจเกี่ยวกับเพร็พและประสิทธิภาพการป้องกัน
"การบ้านใหญ่ๆนอกจากเรื่องเพร็พแล้ว ก็คือการรณรงค์เรื่องถุงยางอนามัย เรายังมีช่องว่างเรื่องถุงยางอนามัยประมาณ 100 ล้านชิ้น สปสช.และกรมควบคุมโรคสนับสนุนถุงยางอนามัยประมาณ 30-40 ล้านชิ้น มีถุงยางที่ผลิตขายในเชิงพาณิชย์อีก 70 ล้านชิ้น แต่มีความต้องการประมาณ 200 ล้านชิ้น ก็เป็นการบ้านว่าตัวเลขนี้ใช่หรือไม่และจะทำอย่างไรกับตัวเลขนี้ รวมทั้งเรื่องความเข้าใจที่ถูกต้องเพราะเมื่อไหร่ที่ประกาศว่าเพร็พเป็นสิทธิประโยชน์ คนที่ไม่ใช่กลุ่มเสี่ยงจะเดินเข้ามาหาแล้วเราจะให้เพร็พหรือไม่ ถ้าจะให้คนทั้ง 45 ล้านคน งบประมาณไม่เพียงพอแน่นอน แต่อย่างน้อยกลุ่มเสี่ยงที่ต้องระวัง 1.5 แสนคน ควรเข้าถึงเพร็พและต้องมีระบบติดตามประเมินผลที่เข้มแข็ง" นพ.รัฐพล กล่าว
นพ.รัฐพล ระบุว่า สำหรับสิทธิประโยชน์การป้องกันการติดเชื้อก่อนสัมผัสนี้ จะประกอบด้วย 1.ยา Tenofovir และ Emtricitabine 2.Initial PrEP Counseling and Education 1 ครั้ง/ปี 3.Additional HIV test 4ครั้ง/ปี 4.Creatinine 2 ครั้ง/ปี 5.HBs profile (Ag) 1 ครั้ง/ปี 6.การตรวจหาโรคติดต่อทางเพศสัมพันธ์ 2 ครั้ง/ปี 7.Pregnancy test for women 1 ครั้ง/ปี 8. Maintenance support (counseling) 5 ครั้ง/ปี และ 9.ถุงยางอนามัย ซึ่งอยู่ระหว่างการหารือว่าจะแจกอย่างไรให้เหมาะสมกับกลุ่มเสี่ยงแต่ละกลุ่ม สำหรับพื้นที่และหน่วยบริการที่จะนำร่องให้บริการเพร็พในปี 2563 จะคัดเลือกโดยกองโรคเอดส์และโรคติดต่อทางเพศสัมพันธ์ กรมควบคุมโรค จำนวน 51 แห่งใน 21 จังหวัด โดยหลักเกณฑ์คือต้องเป็นหน่วยบริการในระบบของ สปสช. ต้องเป็นหน่วยบริการที่เคยให้บริการเพร็พต้องมีความพร้อมในการให้บริการทั้งด้านบุคลากรและระบบบริการ โดย สปสช.จะใช้ขั้นตอนในการปฏิบัติงานของกรมควบคุมโรคคือขอให้เป็น Daily PrEP ก่อน และจะเปิดลงทะเบียนหน่วยบริการรอบเดียวในต้นปีงบประมาณ 2563 หรือหากจำเป็นต้องเพิ่มหน่วยบริการจะพิจารณาอีกครั้งกลางปีงบประมาณ
"เรื่องเพร็พที่กำลังเริ่มต้น เรามีความตั้งใจจะทำเรื่องนี้ให้สำเร็จ ความยากไม่ได้อยู่ที่เพร็พ แต่ยากตรงการติดตาม ซึ่งอาจมีหลุดไปบ้าง หรือมีช่องว่างอื่นๆ เช่น เวลาแจ้งผลเราไม่ได้ประเมินพฤติกรรมเสี่ยง ซึ่งอาจต้องพัฒนาศักยภาพหน่วยบริการเพื่อให้ติดตามได้ หรือนโยบายบอกว่า 2,000 รายแต่มาเกินแบบนี้ก็เป็นช่องว่าง หรือถ้ากลุ่มเป้าหมายมีการย้ายที่อยู่ ข้อมูลของหน่วยบริการก็ต้องเชื่อมโยงถึงกันได้ ฯลฯ ทั้งหมดนี้เป็นความยากในการออกแบบระบบ รวมทั้งประเด็นการวิจัยประเมินผลว่าใช้เพร็พแล้วจะทำให้การใช้ถุงยางอนามัยลดลงหรือไม่ การทานยาของคนไข้เป็นอย่างไร และกลุ่มเป้าหมาย 2,000 รายจะทำได้หรือไม่ แต่เราค่อนข้างมั่นใจว่าเป็นตัวเลขที่ทำได้" นพ.รัฐพล กล่าว [7]
ข้อมูลอ้างอิง
[1] ปี 61 ไทยมีผู้ติดเชื้อเอชไอวีรายใหม่วันละ 17 คน (Hfocus, 1 ก.ค. 2562)
[2] สถิติวัยรุ่นติดเอดส์ยอดพุ่งหลังพบ 70% ผู้ติดเชื้อไม่ได้ "ป้องกัน" (กรมสุขภาพจิต, 26 ก.ค. 2562)
[3] สนอ.ประเมินความรู้เอดส์ในเยาวชน (หนังสือพิมพ์แนวหน้า, 24 ก.ค. 2562)
[4] สุขภาพคนไทย 2562 : สื่อสังคม สื่อสองคม สุขภาวะคนไทยในโลกโซเชียล (สถาบันวิจัยประชากรและสังคม มหาวิทยาลัยมหิดล, 2562)
[5] เปิดความก้าวหน้าการรักษา HIV ในปัจจุบัน (สำนักข่าวไทย, 19 ก.ค. 2562)
[6] ตั้งความหวังขยายบริการ 'เพร็พ' เต็มรูปแบบ ไทยจะยุติปัญหาเอดส์ทันกำหนดโลกปี 2573 (หนังสือพิมพ์เดลินิวส์, 1 พ.ย. 2562)
[7] สปสช.คาด 1 ม.ค. 63 เริ่มให้บริการยา PrEP ป้องกันการติดเชื้อเอชไอวีก่อนสัมผัส (Hfocus, 30 ต.ค. 2562)
เรื่องที่เกี่ยวข้อง
จับตา: รายงานสุขภาพคนไทย ปี 2562
www.facebook.com/tcijthai
ป้ายคำ





